واکسن گارداسیل بهترین راه پیشگیری از ابتلا به ویروس اچ پی وی بوده و می تواند از تیپ 6، 11، 16،18این ویروس در بدن محافظت کند.
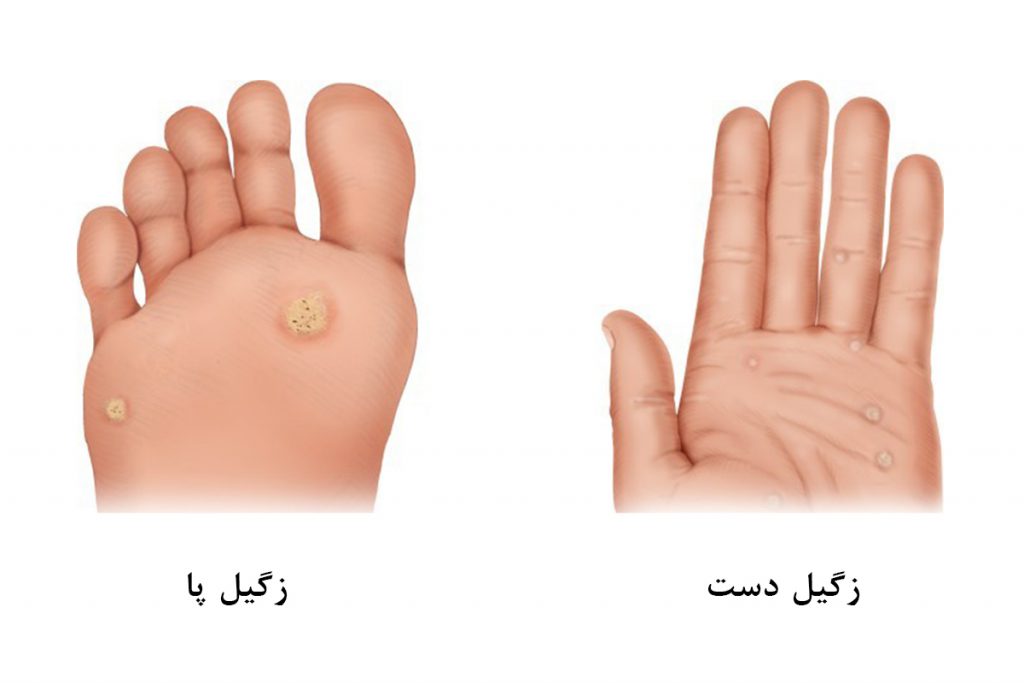
درمان زگیل دست و کف پا؛ هزینه و عکس زگیل روی دست
زگیل دست و پا، عارضه هایی ناشی از ویروس اچ پی وی هستند. درمان زگیل ها به واسطه لیزر امکان پذیر بوده و از عود آنها جلوگیری می کند.
درمان زگیل تناسلی با لیزر + مزایا و عوارض لیزر زگیل
کم هزینه ترین روش درمان زگیل تناسلی، لیزر است که با کمترین عوارض و دوره نقاهت مورد استفاده بیماران قرار می گیرد.
پماد برای درمان زگیل تناسلی؛ طریقه مصرف دارو(اسید سالیسیلیک، پودوفیلوکس)
درمان زگیل تناسلی یکی از عمده ترین مسائلی است که افراد مبتلا به این بیماری به آن می اندیشند. استفاده از دارو و پماد زگیل تناسلی یکی از ابتدایی ترین روشهای درمان این عارضه می باشد که بیماران در اولین مرحله از آن استفاده میکنند. در این مطلب قصد داریم…
هزینه لیزر زگیل تناسلی و فریز کردن 1403 + نرخ بیمه
لیزر و کرایو دو مورد از راه ها و شیوه های درمان زگیل تناسلی هستند. محاسبه هزینه زگیل تناسلی تنها به تعداد زگیل ها بستگی داشته و درمان انها نیز همانگونه صورت می گیرد.
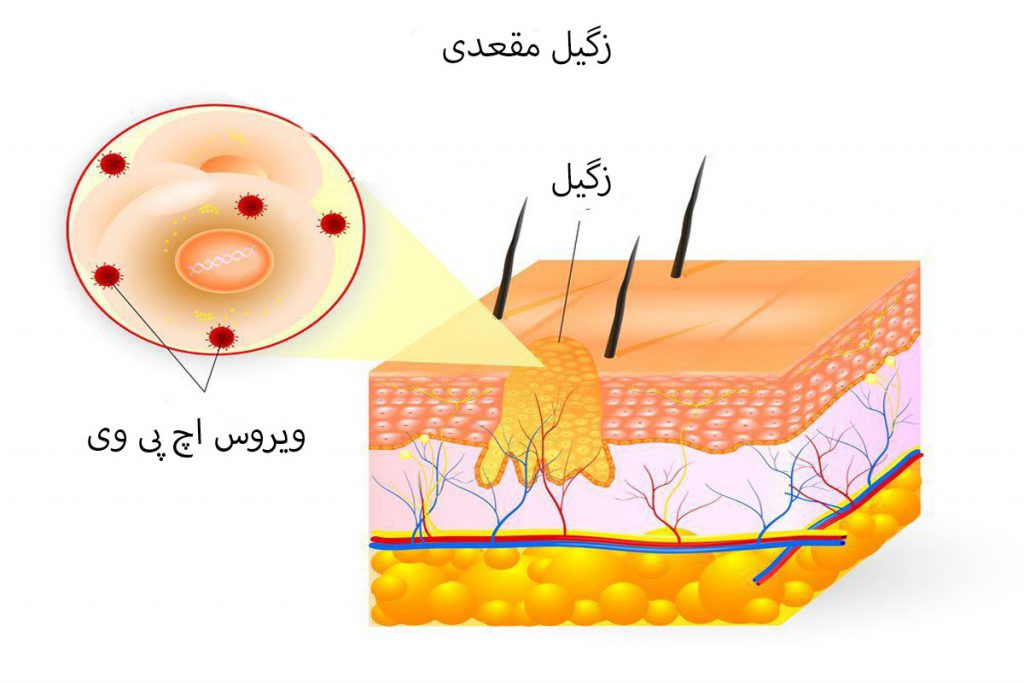
عکس زگیل مقعدی زنان و مردان + درمان و علائم انواع زگیل مقعد
زگیل مقعد بیماری ناشی از ویروس اچ پی وی بوده که ممکن است هر فردی به آن مبتلا شود. در این مطلب قصد داریم زگیل مقعدی؛ این بیماری مقعدی ناشی از بیماری های آمیزشی و ویروسی را معرفی نموده، علت ها، علائم، راه های پیشگیری و روشهای درمان آن از…
درمان خانگی زگیل تناسلی +داروی گیاهی رفع زگیل
زگیل یا زائده های گوشتی که در هر نقطه از بدن از جمله نواحی تناسلی، دست، پا، دهان یا صورت پدید می آیند، احساس ناخوشایند برای بیمار به ارمغان می آورند. بسیاری از افراد برای درمان و رفع زگیل تناسلی خود شروع به اقدامات درمانی خانگی یا حتی مصرف دارو…
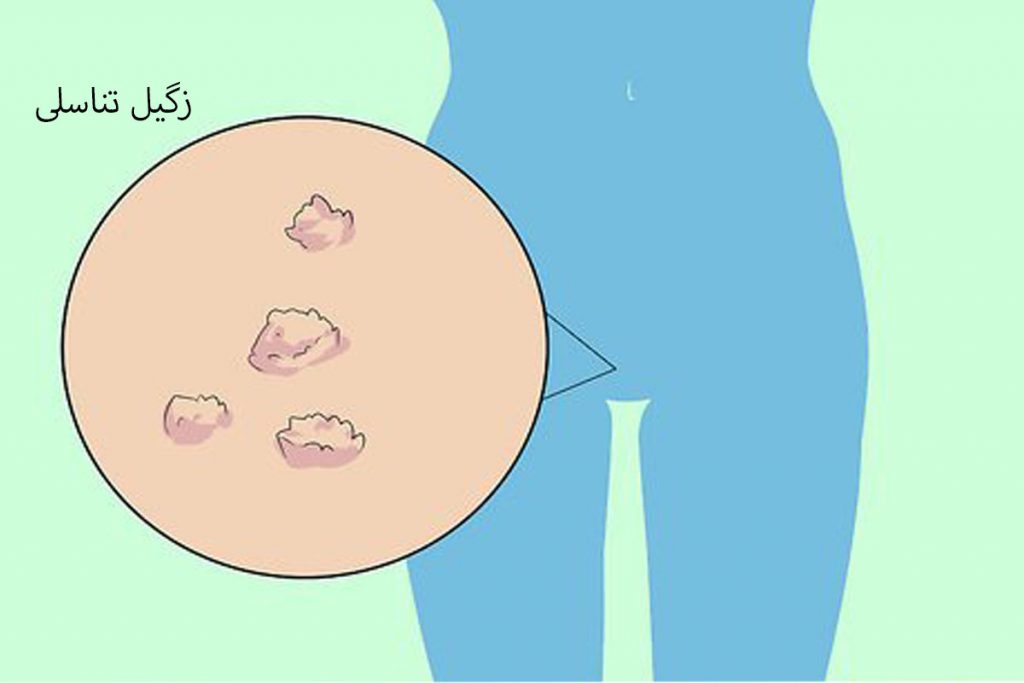
زگیل تناسلی مردان و زنان + درمان، علت، عوارض و تشخیص
زگیل تناسلی در مردان و زنان یکی از شایع ترین بیماری های عفونی ناحیه نشیمنگاهی و تناسلی است که تنها به واسطه لیزر درمان می گردد.
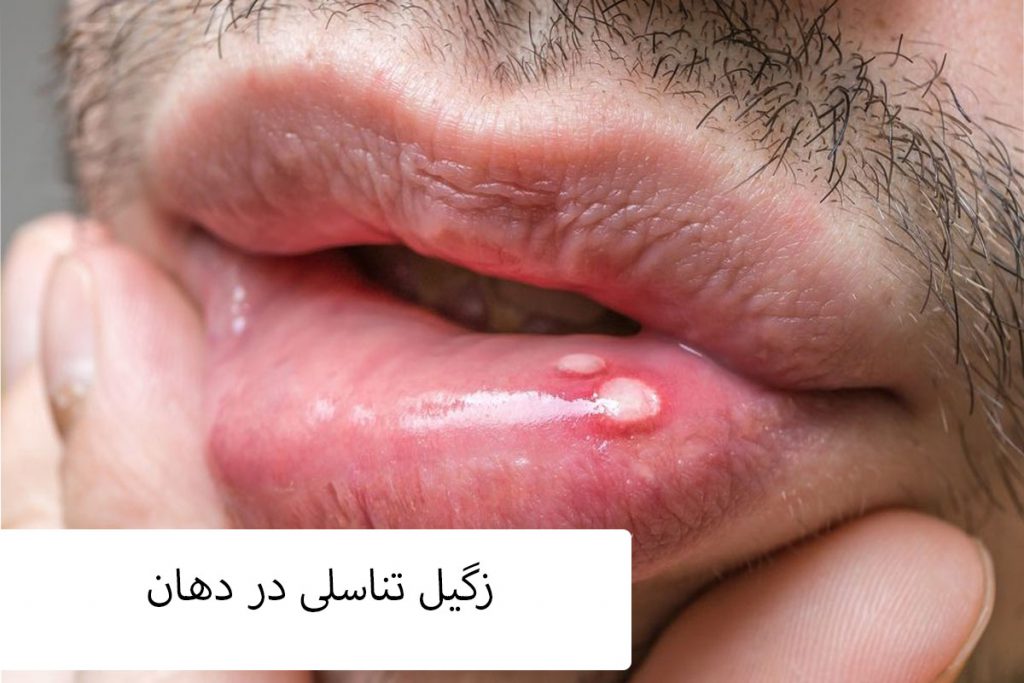
زگیل دهان چیست؟ انتقال، پیشگیری+ عکس زگیل تناسلی دهانی
زگیل دهان عارضه ای بسیار دردناک و دشوار است که هیچکس دوست ندارد به آن مبتلا شود. زائده های دهانی مانند آفت یا زگیل انواع مختلفی دارند که زگیل ناشی از ویروس اچ پی وی یکی از آنهاست؛ بروز زگیل زبان، زگیل دهانی و زگیل لب از انواع این بیماری…
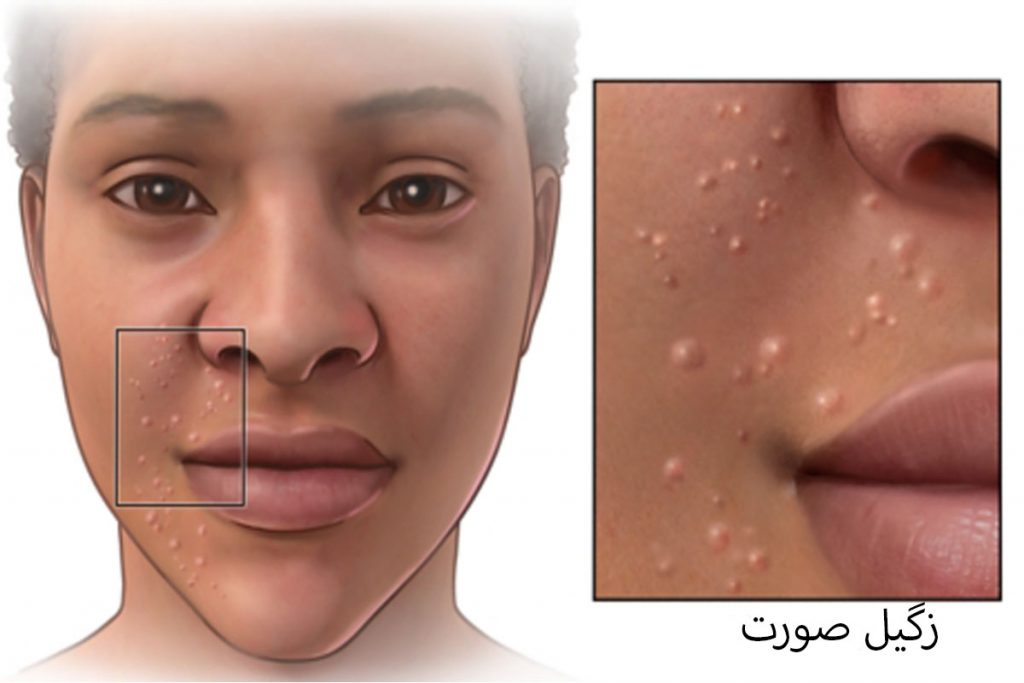
درمان زگیل صورت با لیزر و پماد
زگیل صورت عارضه ای بسیار ناخوشایند است که از ویروس اچ پی وی نشات می گیرد. البته که برخی از زگیل ها ارثی بوده و تحت تاثیر ویروس پدید نمی آیند. از آنجایی که صورت یک عضو زیبایی و بسیار مهم به شمار می رود، استفاده از پماد زگیل صورت…